任安医生的科普号
- 医学科普 前列腺核磁检查的相关问题
一、检查设备的选择推荐选择高场强3.0TMR,其信噪比、时间和空间分辨率高于1.5T。体内有金属假体植入者,磁敏感伪影大,建议1.5TMR(老年人最好采用直肠线圈)。不推荐1.5T以下MR。二、检查前准备肠蠕动可造成图像质量下降及失真,可视情况给予解痉药物降低肠蠕动伪影。检查前4-6小时禁食,减少肠内容物和气体影响。适量饮水,适度充盈膀胱。膀胱充盈过度会产生液体波动伪影,不充盈则不利于观察膀胱和前列腺病变的关系。三、病史采集的重要性前列腺炎、前列腺穿刺活检后出血、前列腺癌治疗后反应(瘢痕、纤维化等)、钙化、结石等均会造成T2低信号,与前列腺癌鉴别困难。为了减少假阳性的出现,提供的病史应包括:PSA动态变化值;穿刺活检的日期、针数、结果、部位等;药物治疗、放疗、感染、肛门指诊、盆腔手术史等信息。前列腺穿刺活检后与MR检查时间应间隔六周以上。平扫与增强扫描的关系除前列腺癌外,前列腺炎症和部分富血供增生结节也会强化,前列腺移行带前部肿瘤乏血供强化不明显等因素会造成假阳性或假阴性,因此不推荐单独做增强检查,要与平扫(T2W,DWl)综合应用。前列腺MR诊断以平扫为主,增强扫描为辅,增强的目的是发现平扫遗漏小病灶可能。增强扫描阴性的标准是:前列腺无早期强化灶;虽有弥漫性强化但在T2W和DWI序列相应位置找不到病灶;虽有局灶强化但对应位置DWⅠ上提示增生表现。增强阳性标准是:早于邻近正常前列腺组织强化,与对应位置TWI和DWI上可疑病灶相符。根据2014年发布的Pl-RADS标准(临床有意义的前列腺癌的可能性评分方法):1分:非常低,极不可能存在;2分:低,不可能存在;3分:中等,,可疑病变;4分:高,可能存在;5分:非常高,极有可能存在。4-5分者应行穿刺活检。外周带病变以DWI结果为主,移行带病变以T2W结果为主。3分可疑病灶,如果增强阳性则升级为4分。增强扫描对1、2、4、5分病变评分结果无影响。
任安 主任医师 中日医院 放射诊断科135人已读 - 精选 简述肝脏异常灌注
肝脏异常灌注(HPD),又称一过性肝脏密度差异,是肝脏CT、MR增强扫描时常见征象。HPD判断标准:一、动脉期一过性高强化、门脉期恢复正常密度、延迟期呈等密度。二、HPD形态呈楔形、斑片状、节段性。三、HPD区域有正常血管通过。不同于其他器官,肝脏同时接受肝动脉(25%)和门静脉(75%)双重供血,两套供血系统间存在潜在联系和沟通。某些原因可引起这些潜在交通的开放,引起肝血流功力学改变,增强扫描时出现HPD,实际上反映出肝局部动脉血流的重新分配。尽管HPD的CT、MR表现相似,但其发生原因和机制不尽相同。原因分病理性和功能性(非特异性)因素。病理性因素有血管病变、肿瘤病变及炎症充血等,涉及的病种太多,在此不赘述。功能性因素有血管发育变异(迷走静脉、血管瘤)、动脉期造影剂的门静脉层流效应等,也会出现肝HPD表现。功能性HPD没有临床意义。还有一些HPD原因不明。肝硬化时可以自发出现小的、外周性HPD,形成假病灶,可自行消失,没有病理意义,形成原因解释不清。肝癌存在肝动脉一门静脉分流,大肝癌出现HPD的比率约60%。小肝癌有时与功能性HPD很难区别。两者鉴别困难时,可6个月后复查,功能性HPD不变或消失。相反肝癌会增大。前者门脉期呈等密度,肝癌门脉期呈低密度。MR普美显肝胆期,功能性HPD等信号。肝癌为低信号。部分消化系统肿瘤可因肝内门静脉小分支转移性微癌栓致门静血流减少,肝动脉血流代偿性增加,出现肝HPD。影像科医师要熟悉HPD的发生机制,避免过度诊断及遗漏早期及隐匿性病变,对鉴别困难的病灶建议随访。常规超声检查对HPD没有帮助。
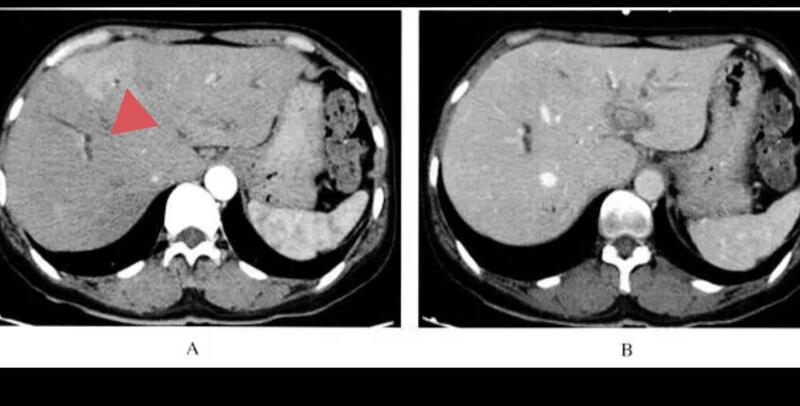 任安 主任医师 中日医院 放射诊断科368人已读
任安 主任医师 中日医院 放射诊断科368人已读 - 医学科普 成年男性可疑肝脏局灶性结节增生(FNH)长期随访结果
相对女性而言,成年男性肝脏FNH的发病率较低(女:男约4.5:1),且肝癌发生率较高。因此对男性肝FNH的诊断更加慎重,随访时间更长,有时需要穿刺活检定性。给读者介绍一篇新发表的相关文献,做为之前发表的肝FNH转归一文的补充。为了突出重点,本文略去方法,只涉及结果和结论。研究包括57例成年男性,怀疑肝FNH,应用MRl普美显增强随访10年。结果:大部分病灶无变化;7个病灶大小有变化(-3.27mm至+4mm/年)。7例MRI不能确诊,其中6例行穿刺活检,1例手术切除。7例中仅2例为恶性。结论:和女性一样,MRI有典型FNH表现的,不需要随访,可以确切诊断。任何有非典型征象者应穿刺活检。(仅是此研究的结论,供参考)。此研究中FNH非典型征象包括:缺乏中心瘢痕;肝胆期摄取减低;乏血供;明显增大;有肝硬化背景。肝硬化是肝癌的危险因素,有肝硬化背景的病人,在诊断FNH时要格外谨慎。AbdominalRadiology(2023)48:2292-2301
任安 主任医师 中日医院 放射诊断科202人已读 - 精选 肝脏血管瘤的转归
肝血管瘤由肝血管发育异常、肝末梢血管扩张畸形所致,是肝脏最常见的实性良性占位病变。因为其发病率高,有大量关于肝血管瘤长期随访观察的文献报道,简便归纳,供读者参考。一、多数血管瘤发现时小于3cm,无症状。约40%以上的血管瘤会增大(比初始大小增加20%以上)。生长速度平均每年直径增加2mm或体积增加约17%,与初始发现血管瘤时的大小有关,小于2cm血管瘤长的最慢,8-10cm长的最快,超过10cm后,生长速度减缓。生长峰值在30岁以下,50岁后生长速度减低,与正常人生理发育规律相符。也就是说,从长周期角度看,血管瘤从增大-稳定-最终会缩小。因此绝大多数肝血管瘤,无论大小均可安全随访。只有极少数出现严重并发症和有明显症状者才需手术。二、肝血管瘤是良性病变,目前没有恶变的报道。如果血管瘤随访后发现恶变,更大可能是初始的血管瘤诊断有误。三、以前的观点认为:肝血管瘤与雌、孕激素相关,外源性雌激素或怀孕后会刺激肝血管瘤生长。但病理研究没有发现肝血管瘤上有雌、孕激素受体。大样本分析,男性与女性在肝血管瘤转归方面没有显著差异,即血管瘤的生长速度与性别无关。四、瘤体破裂出血是肝血管瘤手术的绝对指征,多见于外生性、巨大和带蒂血管瘤,发生率低。小血管瘤不会破裂出血。有明确临床症状的也是手术指征之一。症状产生与血管瘤占位效应刺激到肝包膜有关。疼痛症状为非特异性,与腹部、胃肠道病变症状有重叠。文献报道部分有症状患者经观察、检查后排除了与肝血管瘤有关,避免了手术。也有部分患者肝血瘤术后症状依旧存在。因此术前一定要明确症状与肝血管瘤的关系。
任安 主任医师 中日医院 放射诊断科482人已读 - 精选 肝脏局灶性结节增生(FNH)的转归
肝脏局灶性结节增生(FNH)是肝脏第二常见的实性良性病变(第一是血管瘤),年轻女性多见,3/4有口服避孕药史。FNH是肝细胞对血管发育异常或损伤的增生反应。FNH病灶大小多在0.6-10cm之间。MR典型表现为T1、T2与肝实质接近等信号,有分叶、无包膜,动脉期明显不均匀强化,中心瘢痕延迟强化。肝细胞特异造影剂(普美显)肝胆期呈高或等信号,此征象具有明确定性意义。不典型表现与肝腺瘤、肝癌难以区分,有时需穿刺活检定性。尽管已知FNH是良性病变,不会恶变,很多患者还是对FNH的发展及变化很关注。有关FNH的转归,文献报道不多,特别是大样本和长期随访的结果。本文归纳现有资料,给感兴趣的读者简单介绍一下。首先大部分FNH大小、形态保持长期稳定不变。约20-30%的病灶大小会有变化,其中90%是缩小甚至消失。随着年龄增长特别是绝经后,FNH有缩小趋势,推测与雌激素水平下降有关,据此可以解释为什么FNH多见于年轻人。FNH增大不多见,多见于接受过化疗、骨髓移植手术者。有怀孕后FNH增大的报道,但有不同观点。外源性雌激素能否导致FNH或引起其大小变化一直有争议,有服用雌激素史发现FNH,停用雌激素后FNH消失的个案报道,但没有其他文献证实。确诊FNH后会不会再长出新病灶?罕见。多数是本身肝脏有肝血管病变,如:布-加综合征、动静脉畸形等。仅见一例正常肝脏又新长出FNH报道。
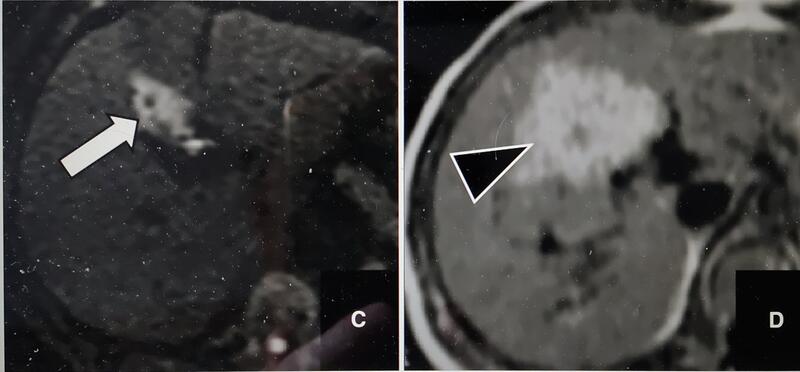 任安 主任医师 中日医院 放射诊断科681人已读
任安 主任医师 中日医院 放射诊断科681人已读 - 精选 血尿CT检查概述
血尿分镜下血尿和肉眼血尿,前者见于9-20%的健康人群,后者约20%存在恶性病变。CT是血尿检查的重要手段。CT平扫发现泌尿系结石的敏感性为98-100%。CT泌尿系成像(CTU)可同时“一站式”显示肾实质、全尿路及周围脏器病变。CTU扫描范围包括肾脏至膀胱整个腹盆腔。静脉注射造影剂后进行三期扫描后数据采用3D重建技术进行后处理。皮质期可观察肿瘤、血管病变,髓质期观察肾实质病变,肾盂期观察输尿管及膀胱病变。CTU的敏感性和特异性明显优于超声和传统肾盂造影(IⅤP),目前被公认为一线检查手段。CTU的缺点一是辐射剂量大,因设备和体型胖瘦不同为30-40mSⅤ,因此需要在风险和获益之间权衡利弊。多数医师和学术界认为CTU获益大于风险,推荐采用。二是CTU对膀胱表浅病变如早期肿瘤、炎症显示困难,对高风险(男性、40岁以上、吸烟,化学品暴露等)CTU阴性不能取代膀胱镜检查。因为担心一些肿瘤有较长时间的潜伏期,对于CTU和膀胱镜检查阴性的镜下血尿患者来说,特别关注下一步的复查和随访。目前观点是每年复查尿常规,连续两年,如果持续阳性,建议3-5年复查CTU及膀胱镜。给大家推荐一篇最新的文献(LisantiCJetal.AbdominalRadiology02Janary2023),作者对8465例CTU及膀胱镜阴性的镜下血尿病例进行长期随访观察(35个月以上)和队列研究,结果是泌尿系恶性病变发生率低于1%,结论是镜下血尿CTU及膀胱镜阴性者,除非又发生肉眼血尿,无需进一步进行泌尿系检查。当然这只是作者观点,仅供参考,具体方法还得听从主诊医师的建议。临床统计,女性镜下血尿者,无危险因素,发生恶性病变概率较低。
 任安 主任医师 中日医院 放射诊断科271人已读
任安 主任医师 中日医院 放射诊断科271人已读 - 精选 再议普美显
以前写过一篇普美显简述,写的仓促,内容不完整。发表后关注此内容读者较多,发此文稍做补充。 普美显是商品名,其通用名是钆塞酸二钠(Gd-EOB-DTPA)。是一种肝胆特异性造影剂。在传统造影剂(Gd-DTPA)多期动态增强(反映病变血流动力学)的基础上增加了肝胆特异期,增加的肝胆特异期信息对肝脏病变的检出及鉴别诊断有重要价值。 传统造影剂增强MRⅠ和增强CT扫描是诊断肝癌的经典方法。在诊断敏感性上前者略高于后者。研究表明普美显增强MRⅠ在小肝癌(小于2cm)诊断的敏感性和特异性方面优于前两者。 先说敏感性:普美显肝胆期时,正常肝实质吸收造影剂显示背景高信号(白),而病灶因不含正常肝细胞,不吸收造影剂,显示为低信号(黑)。两者对比分明,容易识别。普美显对小于1cm病灶的检出率优于传统MRⅠ造影剂和CT增强,对于发现小转移瘤更具优势。 再说特异性:肝内存在动-门静脉瘘可引起动脉期假性强化灶,局限性脂肪肝(肝岛)会形成结节或肿块样改变,传统造影剂增强时有时会造成困惑。但它们都含有正常肝细胞,在普美显肝胆期时与周围肝实质呈等信号,容易鉴别。再举一例,肝局灶结节增生(FNH)与肝腺瘤(HCA)在传统造影剂增强时有时表现重叠,很难区分。因为病理上两者结构不同,肝胆期时FNH表现为病灶周边高信号,而多数HCA为低信号,少数呈等或稍高信号,总体信号强度低于FNH。 基于上述原因,普美显适用原则:1.CT增强和传统MR造影剂表现不典型、不能确诊的肝癌特别是早期肝癌,普美显能提供补充信息,帮助鉴别,增加诊断信心。2.肝癌局部治疗前(手术、介入),普美显帮助发现肝内小转移瘤,有助术前评估。肝癌术后随访,检出新发转移灶,确定下一步治疗方案。3.有肝炎、肝硬化高危因素、AFP持续升高者,普美显有助于发现非典型增生结节癌变。 普美显的不足以前的文章也有涉及。首先是动脉期强化程度不如传统造影剂(注射剂量小),另外呼吸伪影较传统造影剂大,因此在观察病灶血流动力学改变方面不如后者。肝胆期许多良性病灶,如小的囊肿、血管瘤、部分肝腺瘤、孤立性坏死结节、错构瘤等均表现为低信号,此时需要与转移瘤鉴别。所幸这些良性病变在血流动力学方面各有典型表现,有助鉴别诊断。 肝胆期高信号通常为良性病变。小部分肝癌(约10%)分化程度好,内含部分正常肝细胞,在肝胆期为等或稍高信号,此时就得结合其它血流动力学改变、DWⅠ等寻找恶性征像做出综合判断。肝胆期等或高信号的肝癌一般预后较低信号者好。 肝胆特异性造影剂除了普美显,常用的还有莫迪司(钆贝葡胺),两者诊断效果相仿,莫迪司取肝胆分泌相时间(40-120分钟)长于普美显。莫迪司价格低于普美显(报销比例高)。
任安 主任医师 中日医院 放射诊断科2.3万人已读 - 精选 普美显简述
MRⅠ增强所用造影剂大致分三类: 一.传统的细胞外非特异性含钆造影剂以马根维显为代表。特点是可进行动态连续扫描,分动脉期、门脉期和延迟期。通过病灶增强程度和强化特点诊断、鉴别病变。比如,原发肝癌(HC
任安 主任医师 中日医院 放射诊断科4.4万人已读 - 医学科普 胃肠道间质瘤的影像诊断
胃肠道间质瘤(GlST)是胃肠道最常见的间叶源性肿瘤,胃部最常见,约60%、小肠约30%、十二指肠约4-5%、直肠约4%,结肠、食管、网膜、肠系膜、腹膜后少见。GIST属潜在恶性,最常通过血行转移至肝脏。影像学观察,GlST生长方式分为腔内型、腔外型、混合型。CT是GlST最主要的诊断方法。CT可以清楚显示GlST生长方式、局部和远处转移,据此确定最初诊断、手术计划及术后及靶向药物治疗后的监测计划。良性病灶特征:体积小、边缘规则、宻度均匀、轻度强化。恶性病灶特征:体积大、边缘不规则、囊变坏死、明显强化。CT小肠造影有助于发现生长在小肠上的小GIST(小肠出血、黑便的原因之一)。MRI在GIST形态学显示能力与CT相似,但MRI在两个方面优于CT,一是MRl弥散成像序列(DWI)属功能成像,通过强化程度和灌注参数(ADC)变化可以对病灶良、恶性鉴别及治疗前后疗效评价和监测起辅助作用;二是在发现小肝脏转移灶方面,敏感性和特异性高于CT。另外MRI软组织分辨率高,可以清楚显示盆腔解剖结杨,在盆腔GIST诊断及鉴别上强于CT。超声内镜(EUS)可以显示胃GIST发生于固有肌层从而与胃癌鉴别。病灶边缘呈分叶状提示恶性可能。缺点是发于于粘膜下层病变如平滑肌瘤、神经鞘瘤、异位胰腺等病变,EUS表现与GⅠST相似,不易鉴别。EUS最大优点是可以用细针穿刺取病理,明确诊断。PET-CT在病变分级、监测治疗效果及发现复发方面的敏感性和特异性分别为89%和97%,高于CT。缺点是炎症,尤其是术后所致,也可表现为高摄取,造成假阳性结果。目前临床主要通过病理结果及免疫组化方法对GlST危险度分级。最近有学者将影像组学(从医学图像中提取大量的定量特征)与人工智能(AI)相结合用于GIST的研究中,并获得满意成果。今后有望用CT检查进行GIST的组织学上的分级(低、中、高风险),从而预测出患者的预后。
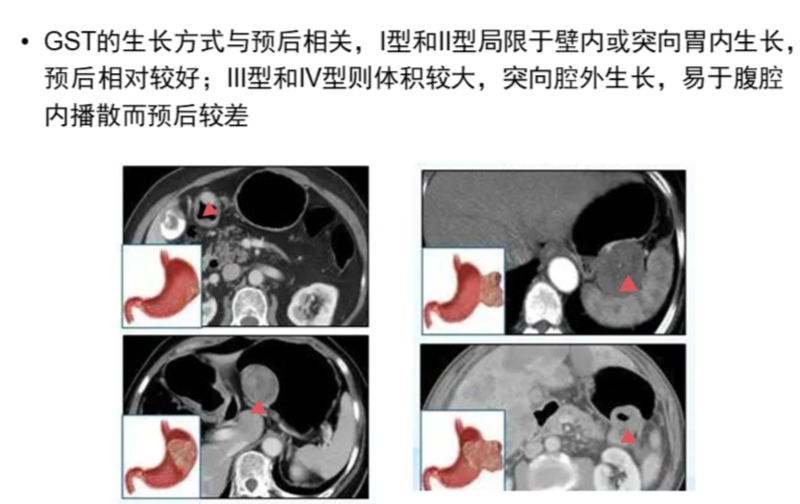 任安 主任医师 中日医院 放射诊断科158人已读
任安 主任医师 中日医院 放射诊断科158人已读 - 精选 放射科医生-“医生的医生”
患者来放射科做影像检查,通常只会接触到放射科技师。取到影像报告后会直接去找门诊医生就诊。多数患者只是从报告签名上知道有放射科医生的存在。国外曾做过调查,约80%以上的患者不知道放射科医生的工作内容及在医疗过程中的角色。 实际上放射科有一个汇集了包括院士在内的高素质医生的庞大群体,在疾病的诊断、分期、治疗后随访复查中起着不可替代的作用。现在的放射科医生都是临床医学专业毕业后,经过临床规培后才进入放射科从事影像诊断,在工作中还要不间断的持续培训和完成继续教育。国外放射科医生的门槛更高。医学生毕业后,要干3-5年临床工作再经过2-3年影像培训后才能进入放射科。他们临床基本功扎实,可以给临床医生提出建议,甚至指导,深度介入治疗过程。因此国外放射科医生地位很高,被称为“医生的医生”,(doctors*doctors)。 不可否认的是,目前国内临床医生对影像诊断的依赖性明显增加,加之新设备和技术的应用,放射科医生已经不再是以前的辅助性的配角,在日常诊断尤其是多学科会诊(MDT)中起着举足轻重的作用。 从内行角度讲,一个医院放射科、检验科、病理科的水平和配置可以代表整个医院的实力。 長期以来,放射科医生一直从事着与患者绝缘的幕后工作。随着人们对自身健康关注的增加,人们更多的希望就影像诊断报告的相关问题与放射科医生直接交流。患者希望了解的问题包括:1.诊断结论代表的意义。2.报告中医学专用术语解释。3.报告中提及的一些与诊断无关的非特异征象的意义。4.影像诊断结论与下一步治疗的关系。5.报告中一些错误,如测量单位错误(cm,mm)、错别字引发歧义等。6.进一步检查方法的选择。7.随访复查方法及间隔时间等。近年来关于肺磨玻璃结节、乳腺结节的性质和随访的咨询量大增。 尽管患者希望与放射科医生交流的意愿增加,但因为放射科医生承担着大量日常工作,这种交流很难在医院实行。 互联网问诊给患者和医生的交流互动提供了理想的平台。相对其他专业,患者与放射科医生交流数量要少很多。一是患者对放射科医师的角色不甚了解,二是患者普遍有疑惑,究竟是临床专科医师阅片好还是放射科医生阅片好?后一个问题见仁见智,需要有实例佐证,有机会我会专文讲述。 我给网上想与放射科医生交流的患者提几个建议供参考:一是了解专业范围,放射科专业范围包括X线平片(包括乳腺钼靶)、CT、MRI、CT导引活检穿刺和治射,介入放射治疗。PET-CT属核医学科。放疗科是肿瘤治疗专业不属影像诊断。二是关注放射科医生专业特长。影像专业涉及全身各系统,多数三甲医院放射科都会按系统进一步分亚专业,比如神经系统、胸部、乳腺、腹盆部、骨骼肌肉、五官头颈部等,通常高年资医师都会专职或侧重从事不同系统的影像诊断,根据特长选择问诊医生效果更好。三是最好能上传电子图像,如果只能拍胶片照片,网上有如何拍好胶片的指南。四是不要按影像报告中的影像描述去百度按图索骥,徒增焦虑。举个例子,CT平扫上发现肝脏小囊性灶,通常以良性病灶,小囊肿、血管瘤居多,少数可见于胆管错构瘤(先天变异)、囊性转移灶、小肝脓肿等。典型肝囊肿边界清晰呈水样低密度,有时肝囊肿太小,受容积伪影干扰,边缘不清。囊肿内有出血或蛋白成份,密度增高,表现不典型。不同的医生经验不同,认识角度不同,报告结论表述会有不同,多少会带有个人主观色彩。1.单纯肝囊肿。2.肝囊肿可能。3.肝囊性病灶,建议进一步检查。4.良性病变可能大,不排除恶性可能。除了第1种结论,后3种结论会给患者甚至门诊医生带来不同程度的困扰。“隔行如隔山,”建议直接与放射科医生沟通解惑。
任安 主任医师 中日医院 放射诊断科3377人已读





